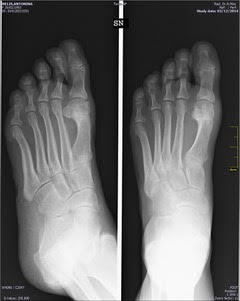
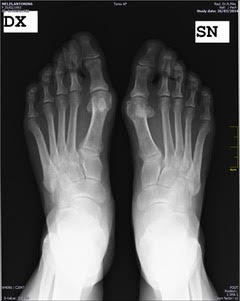
La base dell’alluce spostata verso l’esterno e la punta che ripiega verso le altre dita: l’alluce valgo è una patologia molto diffusa, soprattutto tra le donne,
e colpisce a tutte le età
Il ricorso all’intervento chirurgico è consigliato sulla base di diversi elementi:
entità ed evolutività della patologia, la presenza di dolori, la difficoltà a camminare in assetto fisiologico.
– Entità: ci accorgiamo che la deformità è significativa? Non trascuriamola.
– Evolutività: se l’alluce valgo non è stabile e peggiora, è meglio richiedere una consulenza.
– Clinica: primo segnale è il dolore, non solo quello da contatto con la calzatura, ma anche quello sulla pianta del piede, sotto la testa del secondo e terzo metatarso
(sotto la base del secondo e terzo dito).
Il dolore segnala il passaggio a una condizione critica: l’alluce non riesce
più a esprimere la forza necessaria nella fase di propulsione del passo.
Spiega Dimopoulos:“Tutti noi camminiamo con un movimento “elicoidale”, una sorta di colpo di frusta che porta il carico dai raggi più piccoli – il terzo e il secondo – sino allo “stacco” che avviene sul primo raggio, che deve reggere le maggiori sollecitazioni. Il dolore sulla pianta è espressione del fatto che queste forze non sono più neutralizzate: l’alluce con il suo primo raggio metatarsale non riesce più a gestirle”. Succede allora che le sollecitazioni vanno a finire sul secondo e terzo dito, che non possono reggere in maniera efficace l’azione propulsiva finale; “ Basta guardarli: Madre Natura non li ha predisposti per tali condizioni di carico”. Ma se viene meno la spinta dell’alluce, il secondo e terzo dito cercheranno di compensare in ogni modo “uncinando” il terreno. Si mette così in moto un effetto domino di trasferimento di sollecitazioni patologiche, che è il preambolo del dito a martello, con secondaria deformazione delle dita vicine all’alluce. “È così che un cattivo funzionamento genera un vero e proprio danno alle strutture anatomiche– aggiunge Piernicola Dimopoulos – se la chirurgia interviene su uno stadio avanzato della deformità bisogna adottare degli artifici che garantiscano un nuovo assetto. Il risultato non sarà però mai il totale ripristino delle condizioni originarie. Meglio evitare perciò che questo accada.
Lo scompenso dell’articolazione metatarsofalangea deve essere valutato prima possibile, anche perché la situazione può degenerare in maniera repentina: quello che non è successo negli anni, può accadere in poco tempo con l’insorgenza di lesioni a cui poi la chirurgia deve far fronte”
Non esiste tutore o accorgimento che si possa opporre alla forza deformante quando questa è presente: è necessario dunque intervenire chirurgicamente. Numerose le tecniche descritte dagli specialisti della Chirurgia del piede, ma in generale “si tratta di una chirurgia più ingrata di altre”, precisa il dottor Dimopoulos. La percentuale di recidive nei 5 anni che seguono l’operazione mantiene una sua significatività nelle varie casistiche. Infatti, fatte salve alcune forme giovanili su base malformativa, l’alluce paga spesso il prezzo di quello che succede a distanza: assetto delle altre ossa del piede (Indice di metria tarsale), caviglia (calcagno valgo), tibia (extratorsione), ginocchio (valgismo), femore, anca (aumentata antiversione del collo femorale). “Ne risulta una forza finale che non è in asse con la direzione del passo ed un’azione deformante sull’ultimo “avamposto” della fase di spinta: il primo raggio. Delle tante tecniche praticate nessuna è riuscita ad annullare la possibile recidiva a distanza di tempo perché spesso stiamo correggendo l’effetto finale e non la causa primaria della deformità”.
Di tutti i fattori, quello che può condizionare in maniera più significativa l’insorgenza di una recidiva è risultato essere il valgismo del retropiede. Si tratta di un’inclinazione del calcagno verso l’interno, scaturita da uno slittamento dell’astragalo verso il basso e la linea mediana del corpo. Esso può meritare una correzione con un plantare di sostegno nelle forme lievi, o una correzione chirurgica in quelle più accentuate.
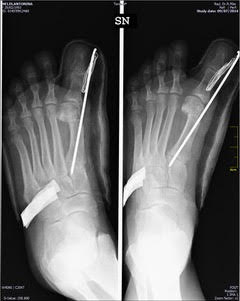
Sono state descritte numerose tecniche chirurgiche nel tentativo di “dominare” una patologia così frequente e complessa. Le tecniche più diffuse, mix tra bassa aggressività chirurgica e capacità di dare buoni risultati, sono le osteotomie metatarsali distali con tecniche ausiliari su capsule e legamenti. Consistono nella realizzazione di una resezione (osteotomia) del primo metatarso, subito dietro l’articolazione dell’alluce, che viene preservata, con la possibilità di modificare la posizione della testa metatarsale in tutti i piani dello spazio in base alle caratteristiche della deformità e del piede. “L’obiettivo – continua il Dr Dimopoulos – è quello di riallineare il dito modificando l’asse del primo metatarso. Dal punto di vista meccanico, abbiamo corretto la risultante delle forze facendole agire più in asse rispetto al nostro passo. L’osso guarisce modellandosi sotto l’azione di queste forze”, ed il primo raggio (quindi anche l’alluce) si riappropria della sua funzione originaria di carico nella fase di spinta del passo.
La tecnica che ne prevede l’uso è una delle più versatili e affidabili: si tratta di fili metallici (Leghe d’acciaio o titanio) semi-rigidi utilizzati da tempo nella chirurgia ortopedica. Il filo garantisce la stabilità necessaria attraverso una fissazione paraostale: si opera una resezione ossea chirurgica con una lama estremamente sottile sotto controllo visivo, si inserisce il filo che non trapassa l’osso e dà una maggiore stabilità al risultato finale consentendo una buona capacità di carico e deambulatoria in sicurezza. Dopo 4-5 settimane il filo viene rimosso:
il passaggio – spesso temuto dai pazienti – non è né problematico né doloroso. Altre tecniche prevedono il ricorso a una vite, solitamente composta da una lega di titanio o materiale bioriassorbibile, od ancora altre varianti affidano la resezione ossea non ad una lama ma a frese rotanti con successivi forti bendaggi rinnovati frequentemente sempre col medesimo obiettivo finale.
Le osteotomie sono operazioni in cui il dolore non costituisce un fattore limitante. Bisogna però tenere presente che un intervento sull’osso ha un’onda lunga di guarigione: l’impatto infatti non è solo chirurgico; bisogna anche dare tempo all’osso di guarire nella nuova condizione
C’è bisogno di tempo: è necessario evitare forti carichi sulla parte operata per 4 o 5 settimane. Il ricorso a calzature dedicate consente di avere una buona capacità deambulatoria con pieno carico senza dover ricorrere all’ausilio di bastoni. Il passaggio successivo, che richiede una certa gradualità, dura circa 2 – 3 mesi durante i quali il piede deve essere riabituato a lavorare correttamente. La fisioterapia può garantire un recupero più stabile. Le cose da fare sono semplici ed è richiesta la collaborazione del paziente per effettuare movimenti di mobilizzazione dell’articolazione. Non bisogna trascurare il lavoro per ricostruire una buona muscolatura né la riabilitazione propriocettiva (volta al recupero della “prontezza di riflessi” nelle situazioni più disparate), che consente di riacquisire le proprie funzionalità sia in posizione statica che in condizioni dinamiche. Solo allora il Paziente potrà tornare alla piena attività in assoluta sicurezza.
Le calzature: e il tacco?
“La calzatura femminile è un agente in grado di generare patologie. Mai un ortopedico potrà dire a cuor leggero che l’utilizzo delle scarpe a punta col tacco non generi problemi al piede dopo la correzione di una deformità – commenta Piernicola Dimopoulos – tutto deve perciò entrare nel campo del buon senso: a tre mesi dall’intervento, sarà possibile tornare alle scarpe coi tacchi con moderazione. Meglio tacchi non troppo alti o punte strette”.